Оглавление:
Несмотря на то, что большинство психиатров признают возможность возникновения психического расстройства в результате психотравмирующего события, идентификация психогенных расстройств как отдельной группы является спорной, и систематика этих расстройств существенно различается в зависимости от традиций различных психиатрических школ.
В российской психиатрии диагностика психогенных расстройств традиционно основывается на выявлении тесной взаимосвязи между психотравматическим событием, с одной стороны, и течением и клиническими проявлениями психических расстройств — с другой. Эта связь наиболее четко сформулирована в триаде К. Джасперса (1910):
- психогенное заболевание развивается сразу после воздействия психотравмы;
- проявления болезни вытекают непосредственно из содержания психотравмы, и между ними существуют психологически понятные связи;
- Течение болезни тесно связано с тяжестью и остротой психической травмы; разрешение психической травмы приводит к тому, что болезнь прекращается или заметно ослабевает.
Хотя на сегодняшний день эти критерии не потеряли своей значимости, их применение иногда сопряжено с трудностями. Связь между психологически травмирующим событием и психическим расстройством наиболее очевидна при реактивном психозе. При легких непсихотических расстройствах (неврозах) психотравмы, как правило, существуют длительное время и не позволяют точно во времени коррелировать расстройство и существующую патогенную ситуацию. Пациент не всегда способен распознать связь существующих расстройств с психотравмой, поскольку неврозы обычно активно используют механизмы психологической защиты (см. главу 1.1.4 и таблицу 1.4), что свидетельствует о непроизвольном подавлении эмоционально неприятной информации из сознания человека с целью поддержания психологического равновесия. Использование защитных механизмов также приводит к потере психологически четких связей между психотравмой и проявлениями болезни.
Примечательно, что не у всех людей в одной и той же ситуации развивается психогенное заболевание. Это говорит о существенной роли индивидуальных черт личности, особенностей врождённого психофизиологического строения (темперамента) в развитии психогеники. Вовлечение наследственных факторов (возможно, через личность) подтверждается генеалогическими исследованиями и анализом частоты неврозов у близнецов. Это еще раз подчеркивает условность различия между эндогенными и психогенными расстройствами.
В отличие от эндогенных заболеваний, неврозы и реактивные психозы не возникают и не протекают на фоне психологического благополучия. Отсутствие каких-либо органических изменений в мозге определяет благоприятный прогноз, характерный для этой группы заболеваний. Ведущая роль психологических жалоб в генезисе жалоб пациентов позволяет рассчитывать на высокую эффективность психотерапевтических методов. Все это подтверждает практическую важность выделения этих заболеваний в отдельную группу.
При диагностике психогенных расстройств особое внимание следует уделять предморбидным особенностям личности пациента (см. главу 13). При психогенных расстройствах болезненные расстройства возникают непосредственно из ранее существовавших черт характера. Длительное существование болезни приводит к обострению и обострению этих признаков. В прогрессивных эндогенных заболеваний (шизофрения, эпилепсия), с другой стороны, происходит трансформация личности, потеря индивидуальных различий, приобретение черт характера никогда не видел раньше.
Классификация психогений также представляет некоторые трудности. В российской психиатрии принято различать тяжелые расстройства с выраженными поведенческими нарушениями (реактивные психозы) и легкие состояния без критичности {нейрозы). Следует отметить, что между этими заболеваниями нет резкой границы. Таким образом, термин «истерика» обычно относится как к истерическому неврозу, так и к истерическим реактивным психозам, поскольку сходные психологические механизмы лежат в основе развития этих расстройств. Четкое разграничение неврозов и патологических признаков-психопатиях (см. главу 22) тем более затруднено, что неврозы часто являются декомпенсацией психопатов и гораздо чаще наблюдаются у психопатических личностей, чем у среднестатистической популяции. На практике почти без исключения была обнаружена ассоциация истерической психопатии с истерическим неврозом и психастенией (тревожная и боязливая личность) с обсессивно-компульсивным неврозом.
Исторически для описания психогенности были предложены термины, описывающие природу психологически травмирующей ситуации — «тюремный психоз», «железнодорожная паранойя», «военный психоз». Часто используется термин «ятрогенный», означающий, что психическое расстройство является результатом небрежных, психологически необоснованных высказываний врача. В большинстве случаев специфическое содержание психотравмирующей ситуации, хотя и имеет определенное значение для психотерапии, само по себе не определяет течение и прогноз заболевания и должно рассматриваться только в сравнении с личностными характеристиками пациента.
Термин «пограничные расстройства» часто используется в связи с неврозами. Содержание этого термина неопределенно, так как он может относиться к расстройствам на границе между психозом и неврозом или на границе между заболеванием и психическим здоровьем. Термин «невротические реакции» чаще используется для обозначения мягких, краткосрочных, психологически понятных реакций, тесно связанных с очевидной психотравматической ситуацией. Хотя медицинская консультация и эпизодическое применение психотропных препаратов часто могут быть полезны для лиц с невротическими реакциями, эти явления не считаются патологией. Как правило, невротические реакции бывают кратковременными (несколько дней) и проходят без специального лечения.
Система психогенных расстройств ИКД-10 основана на назначении ведущего синдрома. Тяжелая психотическая реактивная депрессия классифицируется как аффективный психоз [F3], а реактивные параноиды рассматриваются вместе с шизофренией и другими бредовыми расстройствами [F2]. Большинство других психогенных расстройств относятся к классу [F4] («невротические, стрессовые и соматоформные расстройства»). Симптомы, наблюдаемые при истерическом психозе и истерическом неврозе, включены в несколько подгрупп ([F44] — «диссоциативные/конверсивные расстройства», [F45] — «соматоформные расстройства»). Различные проявления обсессивно-компульсивного невроза включены в подгруппы [F40], [F41] и [F42]. В подгруппе [F43] собраны тяжелые психотические и легкие невротические реакции на тяжелый острый стресс.
Реактивные психозы. Клинические варианты реактивных психозов
Реактивные психозы — кратковременные, продолжающиеся несколько часов или дней (аффективные шоковые реакции, истерические психозы) и более длительные, длительные недели и месяцы (реактивная депрессия и реактивная паранойя).
Реактивные психозы относительно редки в клинической практике. Хотя точные данные о распространенности трудно получить из-за их короткой продолжительности и склонности к спонтанному разрешению, число таких пациентов в десять раз меньше, чем при шизофрении и МДП. Реактивная депрессия встречается несколько чаще. Заболеваемость реактивным психозом может увеличиваться во время массовых катастроф (войны, землетрясения и т.д.).
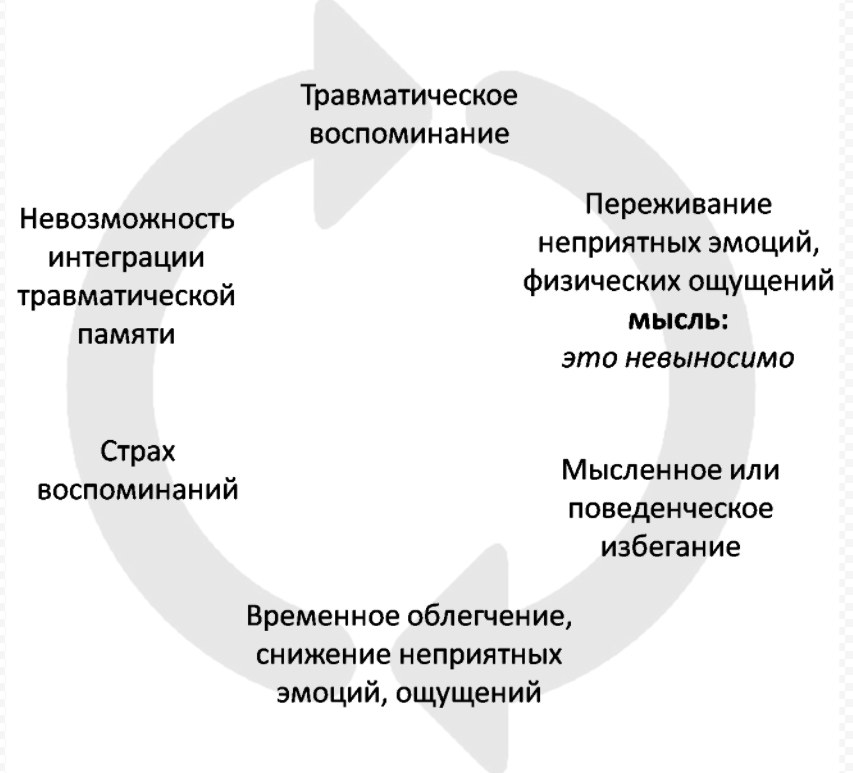
Аффективно-шоковые реакции (острые стрессовые реакции) [F43.0] возникают в результате экстремальной одноуровневой психологической травмы. Субъект является непосредственным участником или свидетелем трагических событий (катастрофы, кораблекрушения, пожары, убийства, акты насилия и т.д.). Сила психологически травмирующего фактора такова, что он может вызвать психологическое расстройство практически у любого человека. Можно наблюдать либо реактивный ступор (неспособность двигаться, неспособность отвечать на вопросы, неспособность предпринимать какие-либо действия в ситуации, угрожающей жизни, «вымышленная смертельная реакция»), либо реактивное возбуждение (хаотическая активность, крики, броски, паника, «реакция на побег»). В обоих случаях психоз сопровождается замешательством и последующей частичной или полной амнезией. Беспорядочная деятельность или недостаточное бездействие не редко являются причиной смерти: например, возбужденный пациент может выпрыгнуть из окна во время пожара. А именно, аффективные шоковые реакции приводят к опасной панике в местах скопления людей во время катастроф. Такие психозы, как правило, бывают кратковременными (от нескольких минут до нескольких часов). Как правило, специальной обработки не требуется. В большинстве случаев прекращение опасной ситуации приводит к полному выздоровлению, но в некоторых случаях переживаемые события надолго продолжают беспокоить пациента в виде навязчивых воспоминаний, кошмаров, и могут сопровождаться горем по поводу смерти близких, потерей имущества и дома. Для таких расстройств используется термин «посттравматическое стрессовое расстройство» (посттравматический невроз) (F43.1),
В ситуациях значительной угрозы социальному статусу пациента (судебный процесс, мобилизация на действительную военную службу, внезапная разлука с партнером и т.д.) может развиться истерический психоз. По механизму возникновения эти расстройства не отличаются от других истерических проявлений (функциональных обратимых расстройств психической активности, основанных на ненависти к себе и превращении внутренней тревоги в яркие демонстративные формы поведения), но тяжесть достигает психотического уровня, а критика резко нарушается. История мозговых органических поражений и выдающихся личностных особенностей предрасполагает к возникновению истерического психоза. Клинические проявления истерических психозов чрезвычайно разнообразны: амнезия, психомоторное возбуждение или ступор, галлюцинации, спутанность сознания, судороги, нарушения мышления. Часто в клинической картине встречаются отличительные черты психической регрессии — ребячество, глупость, беспомощность, дикость. Наиболее часто выделяются следующие условия.
Блудодеяние проявляется в детском поведении. Пациенты заявляют, что они «еще маленькие», называют окружающих «дядя» и «тетя», играют с куклами, ездят на палках, раскатывают картонные коробки на полу в виде машин, просят «руки», хнычут, сосут пальцы и высунут языки. Они говорят с детской интонацией и делают смешные лица.
Псевдодеменция — это воображаемая потеря простейших знаний и навыков. Пациенты дают абсурдные ответы на самые основные вопросы («дважды два — пять»), но обычно по отношению к заданному вопросу (передавая ответы). Пациенты демонстрируют, что не могут одеться, есть сами по себе, знать, сколько пальцев на руках и т.д. Примечательно, что утрата этих навыков и знаний настолько настойчива, что по закону Рибо они должны сохраняться даже при очень глубоком слабоумии.
Истерическое сумеречное расстройство (истерическая фуга, истерический транс, истерический ступор) возникает внезапно в связи с психотравмой, сопровождается дезориентацией, абсурдными действиями, иногда с яркими галлюцинаторными образами, отражающими психотравматическую ситуацию. После ослабления психоза отмечается амнезия. Обычно бывает нарушение дезориентации: Пациенты не могут сказать, где они находятся, и становятся временно сбитыми с толку.
Этиология и патогенез реактивных психозов
Хотя психотравма является очевидной и основной причиной реактивного психоза, остается неясным, почему лишь у небольшой части страдающих развивается психоз в подобных патогенных ситуациях. К факторам, способствующим развитию психоза, относятся повышенная утомляемость, постоянное напряжение, сопутствующие соматические заболевания, предшествующая травма головы, лишение сна, интоксикация (в том числе алкоголизация).
Характер психологически травмирующего события в некоторой степени определяет характер психических расстройств: угрожающая жизни катастрофа — аффективно-шоковые реакции; ситуация эмоциональной утраты — реактивная депрессия; неопределенная ситуация с возможной угрозой в будущем — реактивные параноиды.
Предморбидные особенности личности и развитая система жизненных ценностей могут иметь важное значение для развития психотических реакций. Предполагается, что психоз развивается тогда, когда нарушаются важнейшие, центральные потребности личности («ключевой опыт» по Э. Кречмеру, 1927). Наблюдается четкая корреляция между затянувшимися реактивными параноидами и сверхъестественными (параноидальными) чертами личности пациента, выражающаяся в склонности к формированию суеверных и параноидальных идей. Реактивная депрессия может развиваться у любого типа личности, но она легче проявляется у педантичных и дистимерных индивидов, которые изначально склонны к низкой самооценке и пессимизму, предпочитая приписывать ответственность за любые неудачи в стрессовых ситуациях. Считается, что вероятность возникновения аффективных шоковых реакций не сильно зависит от индивидуальных особенностей человека.
Дифференциальная диагностика
Диагностика аффективных шоковых реакций и истерических психозов обычно не очень сложна. Иногда такие психозы возникают до того, как пациент попадает на прием к врачу, и диагноз должен быть поставлен на основании анамнестических данных (например, при судебно-психиатрической экспертизе).
Диагноз реактивной депрессии и реактивной паранойи гораздо сложнее, так как известно, что психотравма может спровоцировать возникновение эндогенных психозов (MDP и шизофрения). Триада Яшмы особенно важна для дифференциальной диагностики. Реактивные психозы характеризуются не только их появлением после психотравмы, но и тесной связью с травмирующим событием во всех проявлениях болезни. Все мысли пациента сосредоточены на травмирующем событии. В разговорах он снова и снова возвращается к той же теме, которая его волнует. Против реактивного психоза, напротив, имеет место выраженная наследственная предрасположенность, аутохтонный (не зависящий от текущего опыта) характер течения болезни, четкий ритм и периодичность симптомов, появление атипичных симптомов, не связанных с психологической травмой (например, психотический автомат, кататония, мания).
Необходимо учитывать, что реактивные психозы — это благоприятно протекающие функциональные расстройства, поэтому появление и эскалация любой отрицательной симптоматики (изменения личности, интеллектуальные и психологические дефекты) следует рассматривать как явление, несовместимое с диагнозом реактивного психоза.
Лечение реактивного психоза
Первая проблема, с которой врач должен справиться при возникновении реактивного состояния, — это психомоторное возбуждение, паника, беспокойство и страх. В большинстве случаев эти эффекты можно лечить внутривенным или внутримышечным введением успокоительных средств (диазепам до 20 мг, лоразепам до 2 мг, альпразолам до 2 мг). При неэффективности седативных средств следует назначать нейролептики (аминазин до 150 мг, тизерцин до 100 мг, хлорпротиксен до 100 мг).
Аффективные шоковые реакции часто разрешаются без специального лечения. Важнее поддерживать пациента в угрожающей ситуации и избегать паники. Для предотвращения развития посттравматического стрессового расстройства назначаются мягкие седативные средства и антидепрессанты, а также проводится психотерапия.
Истерический психоз достаточно хорошо лечится с помощью прямых техник психотерапии (внушение в состоянии бодрствования, гипноз, наркогипноз). Небольшие дозы нейролептиков (аминазин, тизерцин, нейлептил, сонапакс) могут иметь хороший эффект. Иногда используется растормаживание препарата (см. раздел 9.3).
Лечение реактивной депрессии начинается с успокаивающих антидепрессантов и транквилизаторов (амитриптилин, миансерин, альпразолам, диазепам). Для пожилых и соматически ослабленных пациентов рекомендуются препараты с наименьшими побочными эффектами (флувоксамин, герфонол, азафен, лоразепам, носовой пампус). Как только пациент проявляет интерес к общению с врачом, начинается психотерапевтическое лечение. Многие исследования показали эффективность рациональной (и подобной ей когнитивной) психотерапии. Используя логическое мышление, в котором активно участвует пациент, врач пытается указать на ошибочность пессимистических убеждений пациента, предложить конструктивные пути выхода из ситуации, направить пациента к интересным и достижимым целям. Мы должны не просто навязывать свои взгляды пациенту, а внимательно выслушивать то, что он хочет сказать, и искать способы помочь ему справиться с психологически травмирующим событием.
Лечение реактивной паранойи начинается с введения нейролептиков. В зависимости от симптоматики, лежащей в основе, они выбирают либо седативные (для беспокойства, спутанности сознания, психомоторного возбуждения), либо собственно антипсихотические (для подозрений, недоверия, преследовательских заблуждений). В качестве седативных средств можно использовать метадон, хлорпротиксен, тизерцин (иногда в сочетании с бензодиазепиновыми транквилизаторами), а наиболее часто применяемые антипсихотики — галоперидол (до 15 мг в сутки) и трифтазин (до 30 мг в сутки). Кроме того, психотерапевту предлагается находить конструктивные способы преодоления травматической ситуации.
На странице курсовые работы по психологии вы найдете много готовых тем для курсовых по предмету «Психология».
Читайте дополнительные лекции:
- Психологические механизмы формирования личности
- Теории памяти и их особенности
- Педагогическая поддержка обучения старших дошкольников в условиях доу
- Деятельность
- Способы формирования творческого мышления
- Проблема социализации подростка в условиях быстрых социальных изменений
- Открытые и закрытые альтернативные вопросы
- Деструктивное сознание
- Законы психических процессов
- Эрик Берн, американский психотерапевт и психолог